Характеристики, оценка и лечение на заразата
Познаването на ситуацията е най-важното условие за разумен подход
Според Световната здравна организация (СЗО) вирусни заболявания продължават да се появяват и представляват сериозен проблем за общественото здраве. През последните двадесет години са регистрирани няколко вирусни епидемии като тежкия остър респираторен коронавирус (SARS-CoV) през 2002 г. до 2003 г. и грип H1N1 през 2009 г. Съвсем наскоро коронавирусът в Близкия изток респираторен синдром (MERS-CoV) бе идентифициран за първи път в Саудитска Арабия през 2012 г.
На 11 февруари 2020 г. генералният директор на СЗО д-р Тедрос Адханом Гебрейес обяви, че заболяване, причинено от нов CoV, е “COVID-19”, което е акронимът на “коронавирусна болест 2019”. Този нов вирус изглежда много заразен и бързо се разпространи в световен мащаб.
В момента терапевтичните стратегии за справяне с инфекцията са само подкрепящи, а превенцията, насочена към намаляване на предаването в общността, е най-доброто оръжие. Агресивните мерки за изолация в Китай доведоха до прогресивно намаляване на случаите през последните няколко дни. В Италия, в географските райони на север, първоначално, а впоследствие и на целия полуостров, политическите и здравните власти полагат невероятни усилия да овладеят ударна вълна, която сериозно тества здравната система.
Патофизиология
CoVs са обвити, положително верижни РНК вируси с нуклеокапсид. За справяне с патогенетичните механизми на SARS-CoV-2 трябва да се вземат предвид нейната вирусна структура и геном.
Ще са необходими изследвания, за да се определят структурните характеристики на SARS-COV-2, които са в основата на патогенетичните механизми. В сравнение с SARS, например, първоначалните клинични данни показват по-малко допълнително респираторно засягане, въпреки че поради липсата на обширни данни не е възможно да се изготви окончателна клинична информация.
Патогенният механизъм, който произвежда пневмония, изглежда особено сложен. Клиничните и предклиничните изследвания ще трябва да обяснят много аспекти, които са в основата на конкретните клинични представяния на заболяването. Досега достъпните данни показват, че вирусната инфекция е в състояние да предизвика прекомерна имунна реакция в гостоприемника. В някои случаи се осъществява реакция, която като цяло е обозначена като “цитокинова буря”. Ефектът е обширно увреждане на тъканите. Главният герой на тази буря е интерлевкин 6 (IL-6). IL-6 се произвежда от активирани левкоцити и действа върху голям брой клетки и тъкани. IL-6 се увеличава по време на възпалителни заболявания, инфекции, автоимунни разстройства, сърдечно-съдови заболявания и някои видове рак. Той също е замесен в патогенезата на синдрома на освобождаване на цитокини (CRS), който представлява остър системен възпалителен синдром, характеризиращ се с висока температура и многоорганна дисфункция. IL-6 се увеличава по време на възпалителни заболявания, инфекции, автоимунни разстройства, сърдечно-съдови заболявания и някои видове рак. Той също е замесен в патогенезата на синдрома на освобождаване на цитокини (CRS), който е остър системен възпалителен синдром, характеризиращ се с висока температура и многоорганна дисфункция.
История и физика
Клиничният спектър на COVID-19 варира от асимптоматични или квазисимптомни форми до клинични състояния, характеризиращи се с дихателна недостатъчност, която налага механична вентилация и подкрепа в интензивно отделение, до мултиорганни и системни прояви по отношение на сепсис, септичен шок и множество синдроми на дисфункция на органите (ПОН). Данните сочат, че средната възраст на пациентите е била 59 години, с диапазон от 15 до 89 години. Приблизително половината (49,0%) от критичните пациенти, които са имали съществуващи тежки здравни проблеми (сърдечно-съдови, диабет, хронични респираторни заболявания и онкологични заболявания) са починали. 1% от пациентите са на възраст 9 години или по-млади - в тази група не са наблюдавани никакви фатални случаи.
Тежест на заболяването
Авторите на китайския доклад за заболяването разделиха клиничните прояви на болестта по тежест:
1. Лека болест: не-пневмония и лека пневмония; това се е случило в 81% от случаите.
2. Тежка болест: задух, дихателна честота по-голямо или равно на 30/мин, насищане на кръвта с кислород - това се е случило в 14% от случаите.
3. Критично заболяване: дихателна недостатъчност, септичен шок и/или множествена органна дисфункция (МОД) или полиорганна недостатъчност (ПОН) - това се е случило в 5% от случаите.
Клиничният ход на заболяването изглежда предсказва благоприятна тенденция при по-голямата част от пациентите. Само в малък процент, който предстои да бъде определен, след около седмица има внезапно влошаване на клиничните състояния с бързо влошаваща се дихателна недостатъчност и МОД / ПОН.
Неусложнена (лека) болест
Тези пациенти обикновено имат симптоми на вирусна инфекция на горните дихателни пътища, включително лека температура, кашлица (суха), болки в гърлото, запушване на носа, неразположение, главоболие, мускулна болка или неразположение. Признаци и симптоми на по-сериозно заболяване - като задух, няма. В сравнение с предишни инфекции с коронавируси, недихателните симптоми като диария отсъстват.
Умерена пневмония
Респираторни симптоми като кашлица и задух (или тахипнея при деца) са налице без признаци на тежка пневмония.
Тежка пневмония
Треската (висока температура) при нея е свързана с тежка диспнея (задух), дихателен дистрес (затруднено дишане), тахипнея (учестени вдишвания > 30/мин) и хипоксия (недостатъчното снабдяване с кислород на клетки, тъкани, органи или целия организъм).
Симптомът за треска обаче трябва да се тълкува внимателно, тъй като дори при тежки форми на заболяването той може да бъде умерен или дори отсъстващ. Цианоза (посиняване на кожата) може да се появи при деца. В такива случаи за изключване на усложнения се използва радиологично изображение.
Остър респираторен дистрес синдром (ОРДС)
Този синдром подсказва за внезапно настъпила сериозна дихателна недостатъчност или за влошаване на вече идентифицираната респираторна картина. Различните форми на ОРДС се различават въз основа на степента на хипоксия. Използваните методи за изображения на гръдния кош включват рентгенография, компютърна томография или белодробен ултразвук, демонстриращи двустранни непрозрачности (белодробни инфилтрати> 50%), които не се обясняват напълно с изливи, лобарни или белодробни колапси.
Сепсис
Според Международните консенсусни дефиниции за сепсис и септичен шок (сепсис-3), сепсисът представлява животозастрашаваща дисфункция на органите, причинена от неправилна регулирана реакция на гостоприемник на предполагаема или доказана инфекция, с дисфункция на органа. [14] Клиничните картини на пациенти със COVID-19 и със сепсис са особено сериозни, характеризиращи се с широк спектър от признаци и симптоми на мултиорганно засягане. Тези признаци и симптоми включват респираторни прояви като тежка диспнея и хипоксемия, бъбречно увреждане с намалено отделяне на урина, тахикардия (пулс над 100), променен психичен статус и функционални изменения на органите, септичен шок. В този сценарий, който е свързан с повишена смъртност, присъстват нарушения на клетъчно ниво и смущения в кръвообращението.
При някои пациенти клиничната история на това заболяване протича с особени характеристики. Предвижда се пациентът да проявява преди всичко треска, която не реагира много на антипиретиците и общо неразположение на организма. Често е наалице суха кашлица. След 5-7 дни по-възрастните пациенти с вече нарушена белодробна функция започват да изпитват задух и повишена честота на дишането. При по-крехките пациенти обаче диспнеята може да се появи в началото на симптомите. От друга страна, при по-млади индивиди и при тези, които нямат основни респираторни нарушения или други съпътстващи заболявания, задухът може да се появи по-късно. При тези пациенти, които получават влошаващо се възпаление, причинено от увреждане на белите дробове, се наблюдава намаляване на насищането с кислород (<93%). Това изглежда е решаващата фаза на заболяването от този момент нататък, може да има бързо влошаване на дихателните функции.
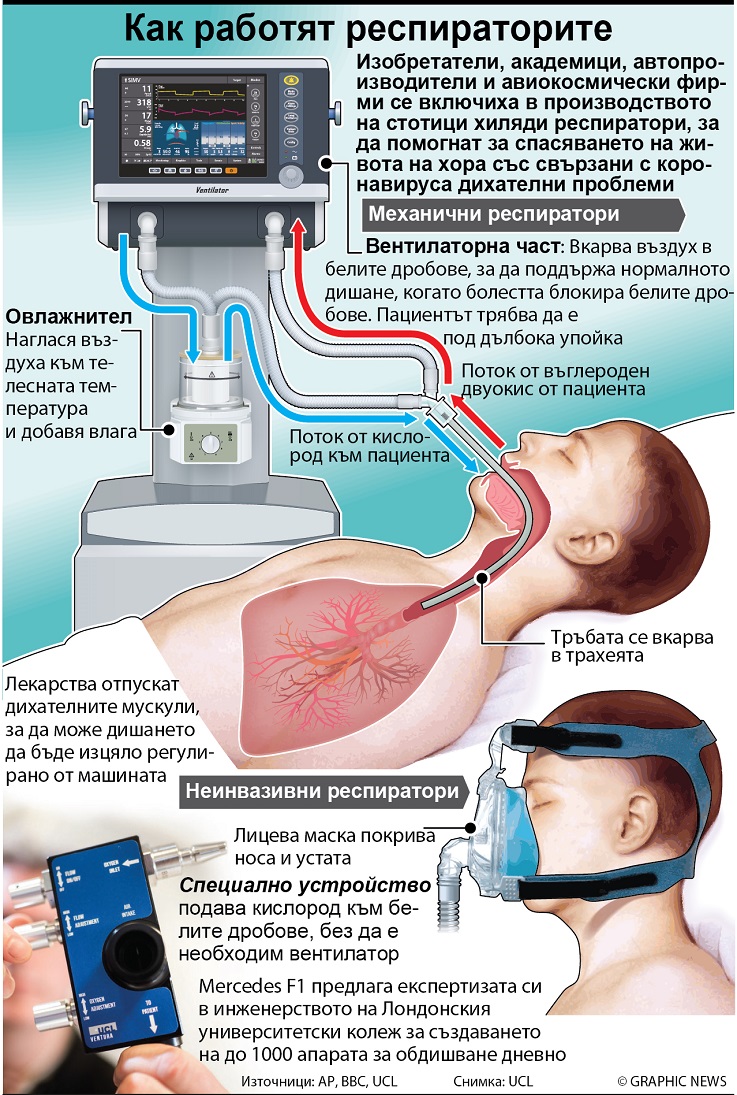
Първият терапевтичен подход тогава е кислородотерапията. Въпреки че тази стратегия е ефективна, при някои пациенти продължава влошаването на дихателната недостатъчност. Следващата стъпка, според логиката, е неинвазивна вентилация (обдишване). Тази терапия обикновено има бърз успех. При някои пациенти обаче настъпва ново внезапно и неочаквано влошаване на клиничното състояние. Те се сриват под очите на оператора и се нуждаят от бърза интубация и инвазивна механична вентилация със специализирана апаратура - респиратор (виж схемата на илюстрацията)
Лечението
Не се препоръчва специфично антивирусно лечение за COVID-19 и понастоящем няма налична ваксина. Лечението е симптоматично, а кислородната терапия представлява основната терапевтична интервенция за пациенти с тежка инфекция. Механичната вентилация може да е необходима в случаи на дихателна недостатъчност, рефрактерна на кислородна терапия, докато хемодинамичната подкрепа е от съществено значение за овладяване на септичен шок.
Интубация и механична вентилация
Необходими са специални предпазни мерки по време на интубация. Процедурата трябва да се извърши от експертен оператор, който използва лични предпазни средства (PPE), като маска FFP3 или N95, защитни очила, дъждобран с дълъг ръкав за еднократна употреба, двойни чорапи за еднократна употреба и ръкавици.
Неинвазивна вентилация
Относно неинвазивната вентилация (НИВ), експертиният панел посочва, че този подход не създава широко разпространение на издишания въздух и използването му може да се счита за малък риск от пренасяне на заразата във въздуха. На практика неинвазивните техники могат да се използват при не-тежки форми на дихателна недостатъчност. Ако обаче сценарият не се подобри или дори се влоши за кратък период от време (1-2 часа), механичната вентилация трябва да се предпочита.
Други терапии
Сред другите терапевтични стратегии не се препоръчват системни кортикостероиди за лечение на вирусна пневмония или синдром на остър респираторен дистрес (ОРДС). Освен това трябва да се избягва неселективно или неподходящо приложение на антибиотици, въпреки че някои центрове го препоръчват. Въпреки че не са одобрени антивирусни лечения, са предложени няколко подхода, като лопинавир / ритонавир (400/100 mg на всеки 12 часа), хлороквин (500 mg на всеки 12 часа) и хидроксихлороквин (200 mg на всеки 12 часа). Използва се също алфа-интерферон (например 5 милиона единици чрез аерозолна инхалация два пъти на ден).
Предклиничните проучвания предполагат, че ремдезивир (GS5734) - инхибитор на РНК полимераза с in vitro активност срещу множество РНК вируси, включително Ебола, може да бъде ефективен както за профилактика, така и за терапия на HCoVs инфекции.
В Италия, голямо изследване, водено от Istituto Nazionale Tumori, Fondazione Pascale di Napoli, е фокусирано върху прилагането на веществото тоцилизумаб. То е често използвано за лечение на ревматоиден артрит.
Междувременно нарастват научните изследвания за разработване на коронавирусна ваксина. През последните дни Китай обяви първите тестове за животни, а изследователи от университета в Куинсланд в Австралия също обявиха, че след приключване на триседмичното изследване in vitro преминават към тестване на животни. Освен това в САЩ Националният институт за алергии и инфекциозни заболявания (NIAID) обяви, че е започнало изпитване фаза 1 за нова коронавирусна имунизация в щата Вашингтон.
Забравете за самолечение
Злоупотребата с хлороквин може да завърши със смърт!
Антибиотиците НЕ предпазват и НЕ лекуват вируса. Те се прилагат за последствията от него
 У нас все още няма данни за самолечение с препарата хлороквин, но по света са известни много случаи, от които предупреждението е кратко и ясно - НИКОГА не приемайте хлороквин и неговите производни по собствено усмотрение!
У нас все още няма данни за самолечение с препарата хлороквин, но по света са известни много случаи, от които предупреждението е кратко и ясно - НИКОГА не приемайте хлороквин и неговите производни по собствено усмотрение!
Регистрирани са многобройни случаи на отравяне на кръвта при самолечение, а доста от тях са зъвършили със СМЪРТ!
Масовата злоупотреба с този тип препарата по света настъпи след изказване на US президента Тръмп, в което той ги назова поименно. Тръмп обаче е политик, а не лекар и не може да предписва медикаменти, поясняват експертите.
У нас, както “Труд” първи писа, пациентите с коронавирус се лекуват с препаратите хлороквин и хидроксихлороквин в болнични условия под усилено лекарско наблюдение.
Хлороквин принадлежи към голямата група на лекарствата, известни като антималарици (препарати, прилагани за лечение и/или профилактика при малария) и по същество представлява 4-аминоквинолон. Открит е през 1934 година от Ханс Андерсаг, като малко след това е въведен официално в клиничната практика и се счита за едно от основните лекарства съгласно Световната Ззравна организация (СЗО).
Прилага се перорално, под формата на таблетки, като дозовият режим и честотата на прием се определят от потребностите на пациента.
Добрата ефективност на хлороквин се корени в неговите основни ефекти, които включват антипротозоен (антималариен), противовъзпалителен, хемосенсибилизиращ и лъчесенсибилизиращ. Въпреки масовата употреба точният механизъм на действие на лекарственото средство все още не е напълно изяснен. Освен срещу малария препаратът се прилага и срещу лупус, ревматоиден артррит и слънчеви алергии.
Хидроксихлороквинът е от същата група, но е открит по-късно - през 1955 г. Той е по-малко токсичен от хлороквина, но също има доста силно изразени странични ефекти, подобни на тези на хлороквина. Сред тях са проблеми със стомаха и дълготрайно нарушение на зрението.
В търговската мрежа тези лекарства са разпространяват с наименованията Resochin (хлороквин) и Quensil (хидроксихлороквин).
При лечение на заразени с COVID-19 тези лекарства се комбинират с антибиотика азитромицин, който президентът Тръмп също спомена в речта си. Нужно е всеки да знае, че антибиотиците нито предпазват, нито убиват вируси и това е 100% факт! Те се прилагат единствено за лечение на ПОСЛЕДСТВИЯТА от вируса например като най-тежкото - бронхопневмонията, на която се дължат повечето смъртни случаи.
Азитромицин е полусинтетичен антибиотик, първият представител на подклас азалиди, близки до класическите макролиди. В търговската мрежа се среща под най-различни наименования: Summamed, Azitrox, Azicid, Azax и др.
(Със съкращения)